脳振盪専門外来

当院では、日本においてスポーツ頭部外傷・脳振盪診療の第一人者である、東邦大学医療センター大橋病院中山医師監修のもと、スポーツ頭部外傷・脳振盪専門外来を行っております。 また、月2回、中山医師による特別外来も行っております。
ラグビー、アメリカンフットボールのような身体の激しい接触を伴う競技はもとより、サッカー、バスケットボール、ラクロス、野球など間接的な接触をともなうスポーツにおいても、頭部につよい衝撃が加わる可能性が高く、頭部外傷・脳振盪を受傷するリスクが高いスポーツとなります。
脳震盪の主な症状
頭痛、めまい、ふらつき、力が出ない、集中力の低下、光・音などへの過敏な反応、認知機能の低下など多彩な症状が出現することがあります。 意識の消失も大切な自覚症状といえますが、実は脳震盪の9割以上は発症していても意識を失っていません。
そのため、本人や周囲が脳震盪であると自覚・認識することなく、引き続き運動を行うことも多く、このことが繰り返して脳震盪を発症する危険を大きくすることに繋がっています。脳震盪を繰り返すことで、将来的に慢性外傷性脳症(CTE)を発症する可能性があり、認知症のような症状が出現し、日常生活に支障をきたす可能性も十分に考えられますので注意が必要です。
診療内容
スポーツ現場において、頭部外傷・脳振盪が疑われた際には、たとえ、休息により症状が軽減した場合でも、早期に専門の医療機関を受診する必要があり、脳内への出血の有無等を画像検査で確認することが必要となります。 競技復帰に際しては、徐々に運動負荷を上げていく、段階的競技復帰が必要であり、頭部外傷・脳振盪を起こした原因を特定し、リハビリテーション介入を行うことが重要となります。
また、リハビリテーションによる身体機能・認知機能の改善に加え、競技特性を十分に理解したうえで、頭部外傷・脳振盪を起こしづらいパフォーマンスのトレーニングも同時に必要となります。選手が安全に競技復帰できるよう、現場のトレーナー、コーチ、医療機関が密に情報交換を行い、連携していくことが再発予防の観点からも非常に重要となります。
一般的に2週間程度で脳振盪症状は軽減しますが、2週間を超えて症状が継続する場合は、頭、首などの詳細な画像検査、神経学的所見をもとにした診断・診療を行い、中長期的な期間を設け、十分なリハビリテーション介入を行うことが必要となります。
スポーツ整形外科外来

当院では、スポーツによるケガや障害の診断・治療・再発予防・競技復帰までをトータルにサポートいたします。 プロアスリートはもちろん、部活動を頑張る学生、趣味として運動を楽しむ社会人やシニア世代まで、すべての“動く人”の身体を守る外来です。
「無理せず動き続けたい」「痛みを我慢しながらプレーしたくない」「また競技に戻りたい」――そのような思いに寄り添いながら、医療×運動の専門知識を活かして支えるのがスポーツ整形外科です。
診療の特徴
当外来では、整形外科専門医・スポーツドクターによる診察を通じて、正確な診断と個々の競技・レベル・目標に応じた最適な治療計画をご提案します。必要に応じて画像検査(X線・MRI等)を行い、状態をしっかり把握します。 また、リハビリテーション、トレーニング指導・セルフケアの指導も行っており、再発予防やパフォーマンス向上にもつなげていきます。
主な診療対象
- 捻挫、肉離れ、打撲、骨折
- 肩・膝・肘の靱帯損傷や関節障害(前十字靭帯損傷、肩関節脱臼など)
- スポーツによる疲労骨折、腱鞘炎、アキレス腱障害
- 成長期のスポーツ障害(オスグッド病、セーバー病など)
- ランナー膝、ジャンパー膝、テニス肘、ゴルフ肘
- 腰椎分離症、椎間板障害、股関節痛
受診をおすすめする症状・状態
- スポーツ中にひねった、ぶつけた、転倒した
- 膝・足首・肩・肘などの慢性的な痛みが続いている
- 走るとすねや股関節が痛む
- スポーツ後に腰痛や関節の違和感が出る
- 成長期のお子さまの運動中の痛み
- 試合や大会に向けて最適なリハビリテーションやテーピングを受けたい
- 早期の競技復帰を目指している
治療・リハビリの流れ
医師が患者さんの症状に基づいてプログラムを組み、以下のような段階を踏んで競技復帰のサポートをいたします。
- 1.脳振盪後は体と脳の機能をしっかり休めます。
- 2.症状がなくなったら有酸素運動から始めます。
- 3.症状が悪化しないようであれば無酸素運動を始めます。 ※症状に応じて頚部のストレッチ・バランスの訓練・高次脳機能訓練を行います。
- 4.徐々に競技の運動を始めます。
脊椎脊髄専門外来
当院では、日常生活に大きな支障をきたす「首の痛み」や「腰痛」に特化した『首・腰の痛み専門外来』を設置しています。デスクワークやスマートフォンの長時間使用、加齢による変性、スポーツや事故による外傷など、首や腰に痛みを引き起こす原因は多岐にわたります。
当院では、豊富な臨床経験と専門的な知識を有する医師が、症状の根本原因を見極め、患者様一人ひとりに合わせた最適な治療を行っています。快適な毎日を取り戻すお手伝いをいたします。つらい痛みを我慢せず、ぜひ一度ご相談ください。
診療の特徴
- 詳細な問診と徒手検査による的確な評価
- 即日検査可能なレントゲンやMRI検査
- 薬物療法、リハビリテーション
- 姿勢や動作の改善を目指した運動療法
- 漢方や生活習慣の見直しを含む包括的アプローチ
また、長引く慢性腰痛やストレートネック、スマホ首といった現代病に対しても、患者様のライフスタイルに寄り添いながら無理のない改善プランをご提案します。 必要に応じて、他の専門医療機関との連携も行い、安心して治療を受けていただける体制を整えています。
このような症状でお悩みではありませんか?
- 朝起きると首や肩がこわばっている
- 腰が重く痛い、長時間座るとつらい
- 首を動かすと痛みが走る、頭痛を伴う
- 腰から脚にかけてしびれや痛みがある
- 一度よくなっても再発を繰り返している
これらの症状は、筋肉や靭帯の緊張だけでなく、椎間板ヘルニア、脊柱管狭窄症、頚椎症、腰椎すべり症などの整形外科的疾患が原因の可能性があります。 また、ストレスや姿勢の悪さ、自律神経の乱れも関係している場合があります。
疾患の種類と治療方針
椎間板ヘルニア
椎間板ヘルニアは、背骨(脊椎)の骨と骨の間にあるクッションの役割を果たす「椎間板」の中心部分(髄核)が外に飛び出し、近くを通る神経を圧迫することで痛みやしびれなどの神経症状を引き起こす疾患です。主に「腰椎椎間板ヘルニア」と「頚椎椎間板ヘルニア」に分類されます。
腰椎椎間板ヘルニアでは、腰の痛みやお尻から足にかけてのしびれ(坐骨神経痛)、脚の筋力低下、歩行困難などの症状が現れます。一方、頚椎椎間板ヘルニアでは、首や肩の痛み、腕や指のしびれ、手の動きにくさなどが見られます。 加齢や姿勢の悪さ、重い物を持ち上げた際の急な負荷などが主な原因とされます。
治療はまず保存療法(薬物療法、リハビリなど)が行われ、ほとんどのケースで改善が期待できます。重度の場合や改善が見られない場合には、手術が検討されます。椎間板ヘルニアは早期の診断と適切な治療によって、日常生活への支障を最小限に抑えることが可能な疾患です。
脊柱管狭窄症
脊柱管狭窄症(せきちゅうかんきょうさくしょう)は、背骨の中を通っている神経の通り道「脊柱管」が、加齢や姿勢の悪化、変形によって狭くなり、中を通る神経が圧迫されることで、痛みやしびれなどの症状を引き起こす疾患です。主に腰部で発症する「腰部脊柱管狭窄症」がよく見られます。
特徴的な症状としては、歩いていると足のしびれや痛みが強くなり、少し休むと楽になるという「間欠性跛行(かんけつせいはこう)」があります。また、長時間立っているとつらくなる一方、前かがみになると症状が軽減するのも特徴です。
原因は、加齢による椎間板の変性、靱帯の肥厚、骨の変形などが複合的に関係しており、50代以降に多く見られます。治療は保存療法(薬、リハビリテーション)を中心に行い、重症の場合や日常生活に支障をきたす場合には手術も検討されます。
脊柱管狭窄症は早期に対処することで、痛みの軽減や歩行能力の維持が期待できます。足腰のしびれや歩きづらさを感じた場合は、早めの受診をおすすめします。
頚椎症
頚椎症は、首の骨(頚椎)や椎間板、靭帯などが加齢とともに変性し、神経や脊髄が圧迫されることでさまざまな症状を引き起こす疾患です。多くは40代以降に発症し、年齢を重ねることで発生率が高くなります。
初期には首や肩のこり、違和感、鈍い痛みなどが見られ、進行すると腕や手のしびれ、細かい動作の困難、力が入りにくいなどの神経症状が現れます。さらに悪化すると、歩行障害や排尿障害などの脊髄症状を引き起こすこともあります。
主な原因は、椎間板の変性、骨棘(こつきょく:骨のとげ)の形成、靭帯の肥厚などです。長時間のデスクワークやスマートフォン操作による「うつむき姿勢」も、頚椎に大きな負担をかけ、悪化要因となります。
治療は、軽症であれば保存療法(内服薬、頚椎カラーの使用、リハビリテーション)を中心に行います。症状が強く、神経症状が進行している場合には、手術による神経の除圧が検討されます。
腰椎すべり症
腰椎すべり症(ようついすべりしょう)は、腰の骨(腰椎)が本来あるべき位置から前方や後方にずれてしまうことで、神経を圧迫し、腰痛や足のしびれなどの症状を引き起こす疾患です。特に第4腰椎と第5腰椎の間に発生することが多く、40代以降の女性に比較的多く見られます。
すべり症には、加齢に伴う椎間関節や椎間板の変性によって起こる「変性すべり症」と、疲労骨折や外傷による「分離すべり症」の2つのタイプがあります。どちらも長期間の姿勢の崩れや負担の蓄積が影響しているとされています。 主な症状は、**腰の痛み、脚のしびれや脱力感、長時間歩けない(間欠性跛行)**などで、症状が進むと日常生活に大きな支障をきたすこともあります。
治療は、まず**保存療法(薬物療法、リハビリテーション、姿勢指導)**から行い、多くの方が手術をせずに症状の軽減が期待できます。しかし、しびれや歩行障害が強くなった場合には、神経の圧迫を取り除くための手術治療も選択されます。
高次脳機能外来

医療技術の発展により、交通事故や転落による脳外傷や脳卒中の救命率が向上しましたが、その一方で、脳の損傷による後遺症に悩まれている人が増えています。
「高次脳機能障害」とは、脳の損傷によって、注意力や記憶力、感情のコントロールなどの能力に問題が生じ、そのために日常生活や社会生活が困難になる障害のことを指します。
症状の例とはしては以下のようなものが挙げられます。
| 注意障害 |
|
| 記憶障害 |
|
| 遂行機能障害 |
|
| 社会的行動障害 |
|
当クリニックは地域のクリニックでありながら、MRIの導入・広いリハビリスペースの確保・多職種の在籍という3つの特色があり、大学病院に行かなくても高次機能障害の治療・リハビリに対し十分な設備が整っております。 脳神経内科・脳神経外科の専門医師による治療と、公認心理師、リハビリ職によるリハビリテーションで患者さんの症状に耳を傾け、患者さんの機能改善・生活の質の向上を目指し、長期的に支援させていただきます。
こんな症状がある方は受診をおすすめします
脳外傷や脳卒中などによる脳の損傷のため、日常生活や社会生活に支障がある方
対象となる疾患
- 脳外傷
- 脳卒中
診療の流れ
1.問診
体調や症状、家族構成、既往歴、定期的に服用している薬の有無などについてお聞かせください。 ご家族による客観的な見解も頂きたいので必ず付き添いをお願いいたします。
2.医師による神経学的診察
3.神経心理学的評価
知的機能、認知機能、記憶、実行機能を確認するため、より詳細なテストをおこないます。 プライバシーが確保された静かな部屋で、臨床心理士と患者による1対1でおこなわれます。所要時間は、約1時間程度とやや長丁場になります。
4.検査 画像診断(必要時)
MRIによる脳の画像診断をおこないます。同時に、血液検査、胸部レントゲンなどの測定も必要に応じて行います。
5.診察
以上の診断と検査結果を踏まえ、高次脳機能障害の診断およびその程度の評価を行います。 治療法(リハビリテーション)などについて医師から説明があります。
6.お会計・次回ご予約
頭痛

「また頭が痛い…」「いつも市販薬でごまかしている」「どこに相談していいかわからない」そんな慣性的な頭痛でお悩みの方へ
頭痛は、「一次性頭痛」と「二次性頭痛」に分けられます。「一次性頭痛」は、片頭痛、緩和型頭痛、群発頭痛といった、脳や体に病気がないのに起こる慢性頭痛のことをいいます。
その一方で、脳出血など脳や体になんらかの病気があって発生する頭痛のことを「二次性頭痛」といいます。中には生命の危険もある病気も含まれるため、注意深い診察が必要になります。まずは、自分の頭痛がどれに当てはまるのか理解することが大切です。
当院の強み
- 専門医による診断
- 3テスラMRIによる即日画像検査が可能
- 生活習慣やストレス背景も配慮
- 薬に頼りすぎない、リハビリテーションを併用した治療を推進
- 他院・他科からの紹介やセカンドオピニオンも歓迎
- 片頭痛の予防薬の処方が可能(エムガルディ、アジョビ)
頭痛の種類と治療方針
頭痛にはさまざまなタイプがあり、原因によって治療法が異なります。
片頭痛(偏頭痛)
片頭痛(へんずつう)は、頭の片側または両側にズキズキと脈打つような強い痛みが繰り返し起こる頭痛の一種です。数時間から数日にわたり、日常生活に支障をきたすことも少なくありません。20〜40代の女性に多く見られる傾向がありますが、性別や年齢にかかわらず発症する可能性があります。
主な症状
- ズキズキとする中〜強度の痛み
- 吐き気や嘔吐
- 光や音に対する過敏
- 身体を動かすと悪化する
- 前兆(キラキラした光が見える、視界の一部が欠けるなど)を伴う場合もある
発作の頻度や重症度は人によって異なり、数日に一度から、月に数回程度発生します。原因は完全には解明されていませんが、脳内の血管や神経の一時的な変化や、ストレス・睡眠不足・天候の変化・ホルモンバランスの変動(特に女性)などが誘因になると考えられています。
当院の片頭痛外来では、正確な診断と個々に合わせた治療計画を立て、生活指導や薬物療法を行います。近年は予防薬や新しいタイプの治療薬も登場しており、これまでよりも効果的な管理が可能です。「ただの頭痛」と我慢せず、繰り返すつらい頭痛にお悩みの方は、ぜひ一度ご相談ください。
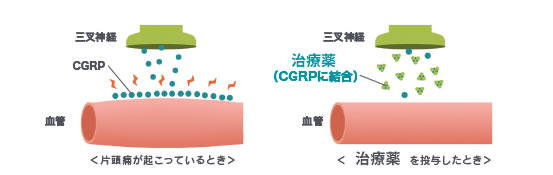
当院で使用できる治療薬
次の2種類を扱っています。 片頭痛は、脳内に「CGRP」という物質が増え、脳の血管に作用して起こると言われています。 いずれの治療薬も、このCGRPのはたらきをおさえ、片頭痛発作が起こるのをおさえると考えられています。
緩和型頭痛
「緩和型頭痛」とは、日常的なストレスや疲労、姿勢の悪さなどを原因として生じる比較的軽度で慢性的な頭痛のことを指します。医学的には「緊張型頭痛」や「慢性頭痛」に分類されることが多く、生活習慣に大きく関係しています。
主な症状
- 頭全体が締めつけられるような鈍い痛み
- 肩や首のこりを伴うことが多い
- 数時間から1日中続くことがあるが、日常生活は可能な範囲
- ストレスや長時間のデスクワーク後に出現しやすい
- 天候や睡眠不足で悪化することがある
緩和型頭痛は、痛み自体は強くないものの、頻度が高く慢性化しやすいため、集中力の低下や生活の質の低下を招くことがあります。市販薬で一時的に症状が和らぐこともありますが、根本的な改善には原因へのアプローチが重要です。
群発頭痛
群発頭痛は、非常に強い痛みが一定期間に集中して繰り返し起こる特殊な頭痛の一種です。「群発期」と呼ばれる期間中に、毎日のように同じ時間帯に発作が起こるのが特徴で、痛みの激しさから「自殺頭痛」と呼ばれることもあるほどです。
痛みは通常、片側の目の奥やこめかみのあたりに発生し、えぐられるような、突き刺さるような激痛を伴います。頭痛発作は15分~3時間程度続き、多い人では1日に1~2回、数週間から2か月ほどの群発期にわたって続くことがあります。
主な症状
- 目の充血、涙が出る
- 鼻づまりや鼻水
- まぶたの腫れや垂れ下がり
- 発汗(特に顔面)
- 落ち着かず歩き回るなどの興奮状態
群発頭痛は主に20~40代の男性に多く発症し、飲酒や気圧の変化、喫煙、特定の食品が引き金になることがあります。
治療には、酸素吸入やトリプタン系薬剤(注射や点鼻)による発作時の対応に加えて、カルシウム拮抗薬などによる予防的治療が行われます。また、群発期の予測や誘因回避も非常に重要です。
「突然の激しい片頭痛が毎日のように続く」「決まった時間帯に耐え難い頭痛が起こる」といった場合は、一般的な頭痛とは異なる可能性があります。群発頭痛は専門的な診断と治療が必要な疾患です。少しでも不安を感じたら、頭痛専門外来での受診をおすすめします。
命に関わる頭痛
頭痛は多くの人が経験する身近な症状ですが、中には命にかかわる重大な病気のサインである場合もあります。特に、これまでに経験したことのないような強い痛みや、突然の発症には注意が必要です。
命にかかわる可能性のある頭痛の例
くも膜下出血
突然「バットで殴られたような」激しい痛み。意識障害や吐き気、嘔吐を伴うことがあり、緊急治療が必要です。
脳出血・脳梗塞
頭痛に加え、手足のしびれ、ろれつが回らない、視野の異常などが出た場合は脳の血管障害の可能性があります。
髄膜炎・脳炎
発熱、首のこわばり、意識障害などが頭痛と一緒に現れた場合は感染症が疑われ、早急な対応が必要です。
脳腫瘍
初期には軽い頭痛でも、徐々に悪化、吐き気や視覚異常、手足のまひなどを伴う場合は精密検査が必要です。
注意すべき頭痛の特徴
- 突然、激しい痛みが起こる
- 痛みがどんどん強くなる
- 吐き気・嘔吐を伴う
- 意識がもうろうとする
- 手足のしびれや言語障害がある
- 熱や首の痛み、けいれんがある
これらの症状を伴う場合は、迷わず救急受診してください。自己判断で様子を見ず、早期に医師の診察を受けることが命を守るカギとなります。「たかが頭痛」と見過ごすのではなく、「いつもと違う」と感じたときこそ注意が必要です。当院では、専門医が的確な診断と迅速な対応を行っています。不安な症状がある方は、ぜひ早めにご相談ください。
受診をおすすめする症状
- 頭痛が週に数回以上ある
- 市販薬が効かない/効きにくくなってきた
- 頭痛とともに吐き気・めまい・視界異常がある
- 急性の激しい頭痛が突然現れた
- 頭痛のせいで仕事や家事に支障が出ている
当院では、詳細な問証・診察・検査を通して、患者さまの不安をひとつずつ解消しながら、再発予防までを見すえた治療を行ってまいります。
めまい外来

当院では、慢性的な不調や日常生活に支障をきたす「めまい」に対し、専門的な診療を行う"めまい専門外来"を設けております。
めまいは耳や脳、循環器、自律神経など多くの要因が関与する症状であり、原因の特定と適切な治療が重要です。当外来では、神経内科・脳神経外科の専門医が、患者さま一人ひとりに合わせた丁寧な診察と治療方針の提案を行います。
診療の特徴
- 経験豊富な脳神経外科専門医による診察
- 最新の医療機器を用いた精密検査
- 必要に応じて耳鼻咽喉科や循環器科との連携
- 個別のライフスタイルに合わせた再発予防の指導
また、心理的ストレスや更年期障害が関与するケースにも対応しており、必要に応じ院内の専門医におつなぎいたします。 長引くめまいや原因不明の体調不良にお悩みの方は、どうぞお気軽にご相談ください。
このような症状でお悩みではありませんか?
- 立ちくらみやフワフワとした不安定感がある
- 突然周囲がぐるぐる回るような感覚がある
- 吐き気や嘔吐を伴う強いめまい発作がある
- 頭を動かすとめまいが誘発される
- 耳鳴り・難聴などを伴うめまいがある
- めまいとともに頭痛やしびれを感じる
これらの症状は、良性発作性頭位めまい症(BPPV)やメニエール病、前庭神経炎といった耳の病気のほか、脳血管障害や自律神経の乱れなどが原因の場合があります。 当外来では、問診・診察に加え、レントゲンやMRIなどを活用し、包括的な診断を行います。
しびれ外来

しびれはとても不快な症状です。手足がしびれたとき、皆さんは何科を受診するかご存知ですか。かかりつけの内科医に相談し、多くは整形外科の受診を勧められ、驚かれる方も多いと思います。しびれの多くは脊椎、特に頚椎や腰椎が原因となっている方が多いからです。しかし、原因は実際にはそれだけではありません。
骨に異常があるとしびれるわけではなく、神経に異常をきたしているためにしびれるのです。手足の感覚に関連のある、脳、脊髄、末梢神経を丁寧に診察し、必要があればそれぞれのMRIを撮影し、神経のどこに異常がおきているかを明らかにする必要があります。
また、原因については、糖尿病や膠原病など内科的な疾患が隠れている場合もあるため、血液検査を追加する場合もあります。その為、当院では脳神経外科・脊椎脊髄外科医の野手副院長を中心に、内科、脳神経内科、整形外科、リハビリテーション科、精神科がチームを組んでしびれの診療にあたっています。
治療については、手根管症候群のように注射がまず行われるものや、脊椎・脊髄疾患であれば薬物療法に加えてリハビリテーションが勧められるものや、慢性炎症性脱髄性多発神経炎のように脳神経内科の専門医が診療するべき難病も含まれ、やはり原因次第です。なかには手術が勧められるものもあり、適切な医療機関にご紹介します。
医師にしびれを訴えると、「とりあえず」しびれに効果がある「神経痛のお薬」を処方されることが多いと思いますが、同時に、どうしてしびれているのかの原因をさぐり、原因応じた治療、リハビリテーションを当院でお受けになってみてはいかがでしょうか。
